 همایش بزرگ روز جهانی سی اف CF
همایش بزرگ روز جهانی سی اف CF
با حضور خانواده های بیماران سی اف، پزشکان، متخصصین و اساتید محترم با اجرای برنامه های آموزشی، نمایشی و تفریحی در روز شنبه 9 شهریور 1398 در مکان بیمارستان فوق تخصصی کودکان اکبر در مشهد مقدس برگزار شد. در این همایش با اجرای برنامه های متنوع از جمله نقاشی و نمایش اموزشی به کودکان سی اف هدایایی به رسم یادبود تقدیم شد.
سپس جمعی از اعضای داوطلب انجمن سی اف خراسان ضمن تبریک روز جهانی سی اف، از زحمات پزشکان و اساتید این حوزه با اهدای لوح تقدیر قدر دانی کردند. و البته خبر خوشی که دکتر سیدی دادند نوید بخش روزهای بهتر و مشکلات کمتر برای خانواده های سی اف خواهد بود و آن اینکه در چند ماه آینده بیماری سی اف جز بیماری های خاص قرار خواهد گرفت و به امید خدا عملیاتی خواهد شد.
در اخر از همه عزیزانی که در این همایش ما را یاری نمودند سپاسگزاریم.
 فیزیوتراپی حبابی یا Bubble Pep که به نوعی روشی از تاکتیک فیزیوتراپی به روش ممانعت کننده ها برای افزایش حجم در بازدم بیمار می باشد و دومین فاکتور موثر در تفسیر آزمایش اسپیرومتری است ظاهرا توسط فیزوتراپ دانشگاه کلمبیا در چندسال گذشته و به توصیه پروفسور صادقی و سرکار خانم دکتر رییسی به بیماران cf آموزش داده شده است.
فیزیوتراپی حبابی یا Bubble Pep که به نوعی روشی از تاکتیک فیزیوتراپی به روش ممانعت کننده ها برای افزایش حجم در بازدم بیمار می باشد و دومین فاکتور موثر در تفسیر آزمایش اسپیرومتری است ظاهرا توسط فیزوتراپ دانشگاه کلمبیا در چندسال گذشته و به توصیه پروفسور صادقی و سرکار خانم دکتر رییسی به بیماران cf آموزش داده شده است.
این فاکتور در تفسیر انسداد برونشه ها نقش مهمی دارد و باید در کنار باقی روش ها حتما مورد توجه و اجرا قرار بگیرد.
وسایل مورد نیاز: یک عدد بطری ۲لیتری - نی بزرگ یا شلنگ آکواریوم - اب و صابون مایع
ابتدا آب و کمی مایع صابون رادر بطری ریخته و مخلوط قرار میدهیم. حال دستگاه اماده استفاده میباشد.
در این روش بیمار باید نفس عمیق کشیده و سپس با فشار بازدم خود را در نی فوت کند. با این کار حبابهایی در بطری ایجاد میشود.
با این تمرین برونشها و ماهیچه های ریه قوی شده و قدرت کافی برای کارهای روزمره و حتی کارهای سنگین تر ازجمله ورزشها را خواهد داشت.

برگزاری همایش آموزشی و روانشناختی چگونگی رفتار با کودکان سی اف و مشکلات خانواده های ایشان با حضور خانواده های بیماران و استاد روانپزشک خانم دکتر منصوره میرزاده
زمان: سه شنبه ۸مرداد ماه ساعت ۱۱
مکان: مشهد بیمارستان اکبر طبقه پنجم سالن اجتماعات
میتوانید از طریق لینکهای زیر فایلهای صوتی این همایش را دریافت نمایید.
دریافت فایل صوتی بخش اول (mp3)
دریافت فایل صوتی بخش دوم (mp3)
دریافت فایل صوتی بخش سوم (mp3)
دریافت فایل صوتی بخش چهارم (mp3)
 از روشهای بسیار مهمی که از طریق ان میتوان شدت بیماری ریوی در بیماران سی اف را پیش بینی نمود انجام اسپیرومتری یا نوار ریه است. بنابراین هرچه نوار ریه کاهش داشته باشد داشته باشد شدت بیماری نیز افزایش یافته است.
از روشهای بسیار مهمی که از طریق ان میتوان شدت بیماری ریوی در بیماران سی اف را پیش بینی نمود انجام اسپیرومتری یا نوار ریه است. بنابراین هرچه نوار ریه کاهش داشته باشد داشته باشد شدت بیماری نیز افزایش یافته است.
پس لازم است با مقید بودن به انجام مراقبتهای ریوی از اسیب به ریه جلوگیری نموده و یا میزان پیشرفت اسیب به حداقل برسانیم. لازم است بیماران سی اف از سن 4تا 5 سالگی اسپیرومتری انجام دهد البته دفعات اول که انجام میدهد برای یاد گیری انجام تست است تا نهایتا بیمار بتواند یک تست خوب و قابل اعتماد را انجام دهد. دفعات انجام تست اسپیرومتری هر 2 تا 3 ماه یک بار است.
کودکان بالای ۸ سال میتوانند اسپیرومتری را درست انجام دهند ولی به علت اهمیت موضوع بهتر است از سن ۵ سالگی انجام انرا هر از چند ماهی تکرار کنند تا بتدریج انجام دقیق انرا یاد بگیرند
میتوانید تفسیر مقدماتی از تست تنفس فرزند خود را در یک دقیقه انجام دهید. ۳پارامتر بررسی کنید. پارامترهای بعدی تخصصی تر و مربوط به پزشک شما می باشد تا ایشان در صورت وجود مشکل با داده های بعدی تفسیر را کامل کند و دارو و درمان مناسب توصیه کند.
در نتایج آزمون اسپیرومتری به دنبال ۳ پارامتر باشید.
۱. نسبت FVE1/FVC
۲. مقدار FVC حجم کلی تخلیه در بازدم
۳.مقدار FEV1 یعنی حجمی که بیمار در ثانیه اول بازدم تخلیه میکند.
در ازمون اسپیرومتری از شما اطلاعاتی می خواهند که شامل جنس و سن و وزن و قد و نژاد می باشد. این اطلاعات برای این است که در سمت چپ برگه تست ستون مربوط به REF یا PRED توسط نرم افزار برای مقایسه آنچه نتیجه تست بیمار است با مبنایی صورت بگیرد. بنابراین بدانید این ستون همان مبنا است وبا توجه به سن و شاخص های ابعادی بدن متغیر خواهد بود.
فیزیوتراپی حبابی که به نوعی روشی از تاکتیک فیزوتراپی به روش ممانعت کننده ها برای افزایش حجم در بازدم بیمار می باشد و دومین فاکتور موثر در تفسیر آزمایش اسپیرومتری است، ظاهرا توسط فیزوتراپ دانشگاه کلمبیا در چندسال گذشته و به توصیه پروفسور صادقی و سرکار خانم دکتر رییسی به بیماران cf آموزش داده شده است. این فاکتور در تفسیر انسداد برونشه ها نقش مهمی دارد و باید در کنار باقی روش ها حتما مورد توجه و اجرا قرار بگیرد.
ترتیب مصرف داروهای استنشاقی ریه
1- سالبوتامول 2- کلرید سدیم ۷ درصد یا دورناز الفا 3- فیزیوتراپی 4- امیکاسین یا توبرامایسین(bramitobیا tobi) در صورت تجویز

- سالبوتامول به دو صورت وجود دارد:
۱-اسپری سالبتامول :در این روش دارو در مخزن اسپری نگه داری شده و با فشار دادن ان مقداری دارو از ان خارج میشود مثل اسپری سالبوتامول
۲-ویال سالبتامول استنشاقی: در این روش دارو به صورت مایع در دستگاه نبولایزر ریخته شده و با روشن کردن دستگاه دارو به صورت بخور یا نبولایزر تبدیل می شود .و باعث باز شدن راههای هوایی می شود.
به هیچ عنوان نباید سالبوتامول و یا هر داروی دیگری را با سدیم کلراید غلیظ مخلوط کرد چون باعث تغییر ماهیت دارو می شود بنابراین باید هرکدام جداگانه استفاده شود.در ضمن تعداد دفعات ۲ تا ۴ بار در روز بر اساس شرائط بیمار مناسب است. لازم است بعد از ونتولین، سدیم کلراید هم استفاده کرد.
 - دورناز الفا دارویی است که توسط بنیاد سی اف امریکا برای بیماران سی اف توصیه موکد شده است و برای تمامی بیماران مخصوصا بیماران مبتلا به سی اف پیشرفته. داروی اصلی بیماران سی اف که برای نرم کردن خلط از ان استفاده میشود دورناز الفا است ولی به علت اینکه این دارو در حال حاضر در ایران به صورت تک نسخه ای است از سدیوم هیپرتونیک استفاده می گردد که مدت زمان استفاده از ان طولانی مدت است.
- دورناز الفا دارویی است که توسط بنیاد سی اف امریکا برای بیماران سی اف توصیه موکد شده است و برای تمامی بیماران مخصوصا بیماران مبتلا به سی اف پیشرفته. داروی اصلی بیماران سی اف که برای نرم کردن خلط از ان استفاده میشود دورناز الفا است ولی به علت اینکه این دارو در حال حاضر در ایران به صورت تک نسخه ای است از سدیوم هیپرتونیک استفاده می گردد که مدت زمان استفاده از ان طولانی مدت است.
دورناز الفا داروئی بسیار حساس است به صورت محلول بوده و در صورت باز شدن باید مصرف شود استفاده از ان به صورت نبولایزر است این دارو روزی یک عدد مصرف میشود و مصرف ان برای مدت طولانی میباشد.
در چه مواردی دورناز الفا استفاده میشود؟
این دارو باعت تسهیل در دفع خلط شده و ریسک بستری بیماران را در بیمارستان به علت حملات ریوی کم میکند.
این دارو روزانه یک عدد به صورت نبولایزر مصرف میشود .
اثر بخشی ان در بیماران بیشتر از 5 سال اثبات شده است ولی در بیماران کمتر از 5 سال مطالعات زیادی انجام نشده است.
در مطالعاتی که در کودکان 3ماه تا 5 سال انجام شده مصرف روزانه یک عدد عارضه ای نداشته است.
 - توبرامایسین استنشاقی که TOBI و یا Bramitob می باشد برای بیماران سی افی که در کشت خلط انها سودوموناس رشد کرده. مخصوصا بیماران بالای 6 سال استفاده می شود.
- توبرامایسین استنشاقی که TOBI و یا Bramitob می باشد برای بیماران سی افی که در کشت خلط انها سودوموناس رشد کرده. مخصوصا بیماران بالای 6 سال استفاده می شود.
در مواردی که بیمار علامت ندارد ولی میکروب سودوموناس در خلط رشد کند، لازم است جهت جلوگیری از طغیان این میکروب روزانه توبرامایسین استنشاقی همانند tobi و یا bramitob به صورت یک ماه در میان و ازیترومایسین یک روز درمیان استفاده شود.
هدف استفاده از ازیترومایسین یک روز درمیان همراه با امیکاسین یا توبرامایسین یک ماه در میان مهار کردن رشد سودوموناس است بنابراین لازم است این درمان در بیمارانی که سابقه سودوموناس داشته اند این درمان را طولانی مدت ادامه دهند.
 در۶ مارس ۲۰۱۹ ورتکس اعلام کرد که داروی ترکیبی سه گانه Triple combination therapy یا سیمدکو پلاس را با تایید FAD روانه بازار خواهد کرد که ۹۰ درصد بیماران به آن پاسخ مثبت خواهند داد (محدودیت فعلی ان برای جهش های نانسنس و کمیاب است)
در۶ مارس ۲۰۱۹ ورتکس اعلام کرد که داروی ترکیبی سه گانه Triple combination therapy یا سیمدکو پلاس را با تایید FAD روانه بازار خواهد کرد که ۹۰ درصد بیماران به آن پاسخ مثبت خواهند داد (محدودیت فعلی ان برای جهش های نانسنس و کمیاب است)
داروی درمان فیبروز سیستیک شرکت ورتکس به نام SYMDEKO tezacaftor/ivacaftor به تائید FDA رسید. ورتکس امیدوارست در نهایت با ترکیبی سهتایی به دارویی برسد که تا ۹۰ درصد بیماران CF را درمان کند
داروهای فعلی میتوانند به درمان تنها حدود ۴۵ درصد بیماران مبتلا به CF کمک کنند.
ورتکس ماه گذشته نتایج حاصل از مطالعات بالینی روی دو ترکیب پیشنهادی سهتایی را منتشر کرد که نشاندهنده بهبود معنادار بیماران مبتلا به CF بود.
به گزارش رویترز، با این حساب ورتکس هماکنون سه داروی Symdeko و Kalydeco و Orkambi را جهت درمان بیماران فیبروز سیستیک در اختیار دارد.
به این داروها مدولاتور یا تعدیل کننده یا کاهنده شرایط مخاطره آمیز می گویند.
در هر صورت بیماران سی اف چون تبادل یونی در غشای سلولی ندارند دچار عوارض می شوند. همین عاملی که باعث غلیظ تر شدن مخاط در سلول های ریه، پانکراس و مسیر بسته می شود و در ریه مخاط غلیظ شده نشیمنگاه و محیط زیست مناسبی برای باکتری های سودو و استاف می شود و این داستان ساده سی اف است.
مدولاتورها چکار میکنند: به تبادل یون های سلولی کمک می کنند و این مسیر رو باز می کنند و اگر تا حدودی باز است ترافیک تبادل یون رو سبکتر می کنند و تسریع در انتقال یون ها باعث رقیق تر شدن مخاط میشه و فرد مانند دیگر افراد سالم شرایط بهتری پیدا می کند.
مشکل این دارو حالا بجز گرانی و در دسترس نبودنشان برای ما، استفاده همیشگی از آنهاست. البته اگر مشکلات را حل کننند خب بهتر از تحمل این شرایط بیماری است.
داروهای ایواکافتور، لوماکافتور، تزاکافتور را با دوزهای مختلف ترکیب می کنند و اسم این ترکیب را ارکمبی میگزارند، اسم یک ترکیب را مثلا کالدیکو و اسم یک ترکیب رو مثلا سیمدکو
در ده سال گذشته این داروها بیشتر تکامل یافتند، در ابتدا این داروها برای جهش های خاصی قابل استفاده بود امروزه تلاش برای این هست که برای اکثر جهش ها قابل استفاده باشه و تا حدودی موفقیت های بدست امده است.
 کاملترین و زیباترین دعای والدین در حق فرزندان برگرفته از قرآن
کاملترین و زیباترین دعای والدین در حق فرزندان برگرفته از قرآن
بار الها تو فرزندانم را بدون اینکه من قدرت و توانایی داشته باشم به من داده ای! پس آنها را در پناه خودت بدون قدرت و توان من حفظ بفرما که من قدرت محافظت از آنان را در تمامی لحظات ندارم.
بار الها آنها را از هر بدی و شر و چشم زخم و ضرری حفظ بفرما.
خداوندا آنها را از مریضیها محافظت بفرما و اگر بیمارند شفا بده.
خداوندا آزمایش و امتحان من را در آنها قرار مده که شانه هایم تحمل چنین باری را ندارد.
بار الها آنها را در آزمایشات پنهانی و آشکار مأجور بفرما.
خداوندا آنها را از بندگان صالح خودت و حافظان کتابت قرار بده و آنها را از نظر دین و عبادت و اخلاق و دانش سرآمد و بهترین مردم و از نظر زندگی خوشبخترین مردم و بهترین زندگی قرار بده
بار خدایا فرزندانم را با حلالت از حرامت بی نیاز بگردان و با فضل و بخشش خود از احتیاج به غیر تو بی نیازشان بگردان.
خداوندا همانطور که کتابت را تا قیامت حفاظت می کنی، فرزندان من را هم از بدی و پلیدی محفوظ بدار.
بار الها دوستی با بهترین افراد و خصلتهای پاک و توکل بر خودت را نصیبشان بفرما یا قادر و یا جبار.
بار الها تمامی مرضهای قلبی و بدنی از آنها دور بفرما و با قدرت و توان خودت مرا به نهایت آرزویم درباره آنها نائل بگردان یا کریم یا منان.
بار الها مرا از احسان و نیکی آنها در حیاتم برخوردار بفرما و با دعایشان بعد از مرگم مرا خوشحال بگردان.
بار الها فرزندانم را، که همانا تکه ای از قلبم هستند، به تو سپرده ام. در مکانی که از دیدگان من پنهان هستند اما از دیدگان تو پنهان نیستند، پس آنها را با حفاظتی که لایق عظمتت می باشد حفظشان بفرما.
پروردگارا، همّ و غم آن کسی که این پیام را برای من فرستاده است را برطرف بفرما؛ فرزند و فرزندانش را از هر بدی محافظت کن و هر آنچه را که آرزو دارد نصیبش کن.
الهی آمین
❤️ هر کس این دعاها را دریافت کرد، به دوستان عزیزش هدیه کنه تا صدقه جاریه باشه از من،شما، پدر و مادرمان و همه پدرها و مادرها . . .
آمدم ای شاه پناهم بده / خط امانی ز گناهم بده
ای حرمت ملجأ درماندگان / دور مران از در و راهم بده
ای گل بیخار گلستان عشق / قرب مکانی چو گیاهم بده
لایق وصل تو که من نیستم / اذن به یک لحظه نگاهم بده
ای که حریمت مَثل کهرباست / شوق و سبک خیزی کاهم بده
تا که ز عشق تو گدازم چو شمع / گرمی جانسوز به آهم بده
لشکر شیطان به کمین منند / بیکسم ای شاه پناهم بده
از صف مژگان نگهی کن به من / با نظری یار و سپاهم بده
در شب اول که به قبرم نهند / نور بدان شام سیاهم بده
ای که عطابخش همه عالمی / جمله حاجات مرا هم بده
آن چه صلاح است برای «حسان» / از تو اگر هم که نخواهم بده
شایعترین روش فیزیو تراپی قفسه سینه روشی است که به آن تخلیه وضعیتی و دق گفته می شود
بنابراین این روش فیزیوتراپی از دو قسمت 1- تخلیه وضعیتی و ۲- دق تقسیم میشود
۱- تخلیه وضعیتی:در این قسمت بیمار در وضعیتهای مختلفی مینشیند یا میخوابد و برای مدتی در این وضعیت قرار میگیرد تا با کمک جاذبه زمین ترشحات از قسمتهای مختلف ریه خارج شود
۲- دق در این روش با روشی که توضیح بیشتری میدهیم باعث تخلیه بیشتر ریه میشود
چون این دو روش همزمان انجام می شود بنابراین از اصطلاح تخلیه وضعیتی و دق با هم استفاده می شود
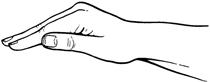
برای انجام دق دستها را به صورتی قرار می دهیم که مثلا می خواهیم اب در ان نگه داریم البته در وضعیت مع یعنی لبه های دست به سمت پایین باشد .به گونه ای باشد که وقتی با بدن تماس گرفت هوا از زیر ان خارج نشود. . حرکات دست از مچ دست انجام شود نه از ارنج. باید هوا بین دست و بدن بیمار محبوس شود به گونهای که صدای حبس هوا را بشنویم. لازم است بین بدن بیمار و دست ما لباسی نازک قرار گیرد. در صورتیکه کاملا هوا بین بدن بیمار و دست ما حبس شود این کار دردناک نیست. ضربات باید از سرعت ثابت برخوردار بوده و همچنین محکم باشد. توجه شود که دق در مناطق زیر ممنوع است: ۱- روی استخوان جناغ ۲- روی مهره ها ۳-روی مهده ۴-روی قسمتهای تحتانی دنده ها
می توان به جای دق از لرزش و یا ویبره کرن استفاده کرد بای این منظور برخلاف دق که دست را فنجانی میکردیم دست را صاف کرده و روی قفسه سینه گذاشته و ایجاد ارتعاش میکنیم
بعد از انجام دق و یا ویبره بهتر است بیمار سرفه یا هافینگ انجام دهد.
از ماسکهای بی هوشی نیز برای دق میتوان استفاده کرد.
در تصاویر زیر وضعیتهای مختلف در تخلیه وضغیتی و دق نشان داده شده است به طور متوسط زمان هر بار فیزیوتراپی ۲۰ تا ۴۰ دقیقه طول میکشد.
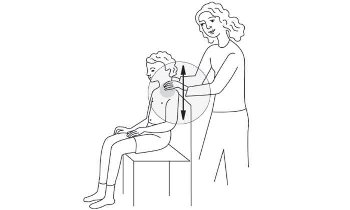

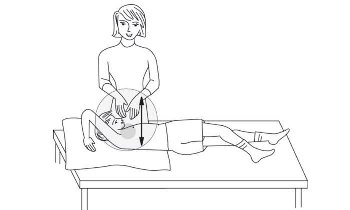
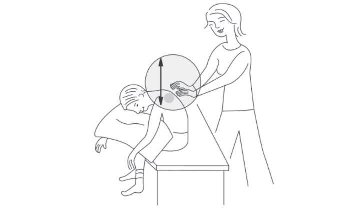

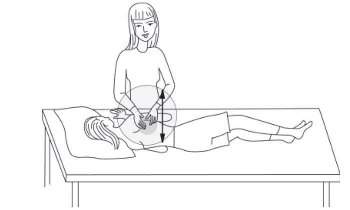
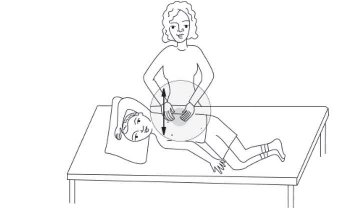
نکته بسیار مهم این است که باید هم بیمار و هم والدین در هنگام فیزیوتراپی احساس راحتی کنند
قبل از شروع فیزیوتراپی لازم است نکات زیر رعایت شود:
1- لباس تنگ . جواهر. دکمه و زیپ را از اطراف گردن و قفسه سینه و دور کمر برداشته شود
2- بیمار لباس نرم و سبک همانند تی شرت بپوشد
3- فیزییوتراپی قفسه سینه بر روی بدن انجام نشود
4- کسیکه فیزیوتراپی میکند انگشتر و ساعت به دست نداشته باشد
5- دستمال کاغذی برای تمیز کردن خلط درنزدیکی بیمار باشد
6- والدین در هنگام فیزیوتراپی به جلو خم نشوند بلکه گردن به طور مستقیم رو به بالا قرارگیرد تا به مرور زمان از درد در ناحیه گردن جلوگیری شود
7- سطحی که بیمار بر روی ان دراز میکشد لازم است از نظر ارتفاع به گونه ای باشد که فردی که فیزیوتراپی میکند راحت باشد
چگونه میتوان فیزیوتراپی رای بیمار لذت بخش کرد:
1- فیزیوتراپی در حوالی زمانی انجام دهیم که قرار است ثلوزیون فیلم مورد علاقه بیمار را پخش کند
2- اهنگ مورد علاقه و یا داستان ضبط شده مورد علاقه بیمار در زمان فیزیوتراپی پخش شود
3- قبل از انجام فیزیوتراپی زمانی را با با بازی با کودک سپری کنیم یا با وی صبت نموده و گپی بزنیم و یا با او اوازی بخوانیم
5- برای کودکان کم سن بازیهای مشوق سرفه و دمیدن در فر فره و یا باد کردن بادکنک مفید است
6- از کسانیکه که مورد علاقه بیمار هستند بخواهید که در فیریوتراپی کمک دهند به عبارت دیگر تنوعی در افرادی که فیزیوتراپی انجام میدهند ایجاد کنیم تا فیزیوتراپی هر روز توسط والدین برای بیمارخسته کننده نباشد این افراد همانند نزدیکان و خواهر و برادر و یا دوستان بیمار میباشند
7- بهتر است هنگام فیزیوتراپی از بالشت اسفاده شود یعنی بیمار روی بالشت خم شود
8- از فیزوتراپی روی بدن و روی استخوان جناغ و روی مهره ها و روی شکم وقسمتهای تحتانی دنده ها خودداری شود
برای اموزشهای بیشتر روی لینک زیر کلیک کنید : تجربه های من در سی اف
 کپسول کرئون و گرانولهای داخل آن را هیچگاه در معرض آفتاب و حرارت قرار ندهید.
کپسول کرئون و گرانولهای داخل آن را هیچگاه در معرض آفتاب و حرارت قرار ندهید.
از حل کردن محتویات (گرانول های )داخل کپسول کرئون خودداری نمایید.
چگونه می توان به هضم کودکان کمک کرد؟
در حال حاضر امکان جایگزینی آنزیمهای پانکراس از طریق داروهای خوراکی وجود دارد. آنها به شکل پودر، گرانول (دانه) یا کپسول می باشند. برای اغلب کودکان استفاده از کپسول ترجیح داده می شود که دارای دانه های کوچک پوشش داری هستند که داخل کپسول قرار دارد. این کپسول در داخل معده حل شده واین دانه ها یا (microspheres ) آزاد می گردند که توسط جریان طبیعی دستگاه گوارش به داخل قسمت فوقانی روده منتقل شده و با مخلوط شدن با غذا به هضم آن کمک می کنند
پوششهای ضد اسیدی این دارو مانع از تخریب آنزیم توسط اسید معده می گردند . با تغییر محیط در روده،کپسول باز می شود و داروهای آزاد شده باعث اثرگذاری دارو در محل مناسب می شوند. مقادیر این داروها توسط پزشک شما یا کلینیک CF تعیین خواهند شد.
ممکن است تعداد کمی از کودکان در ابتدا به آنزیم احتیاج نداشته باشند ولی بعدها آنها نیز عموماً به آنزیم احتیاج خواهند داشت.
برای ارزیابی بی کفایت آنزیم باید به کیفیت و قوام مدفوع و همچنین به مقادیر رشد کودک توجه کرد باید توجه کرد که مقادیر آنزیم با توجه به مقادیر هر وعده غذایی وحتی محتوی غذا نیز تغییر می کند برای مثال مقادیر مساوی هندوانه و یک غذای چرب به مقادیر متفاوتی از آنزیم نیاز دارند.
نحوه دادن کپسول کرئون :
برای دادن آنزیم به اغلب کودکان مجبوریم کپسول را بازکرده و دانه های کوچه (mini micospheres ) را به کودک بدهیم می توان این دانه ها را با پوره میوه و یا با مقادیر کمی شیر قبل از غذا و توسط قاشق چایخوری به کودک بخورانیم.
آنها را در شیر بطری و یا شیشه شیر نریزید چون بعد از مدتی باعث دلمه شدن شیر می گردد.
یکی از بهترین انواع میوه جهت خوراندن دانه های کپسول کرئون سیب میباشد
اگر کودک بعد از دادن کپسول کرئون از خوردن غذا خودداری کند :
بیاد داشته باشید که کودک شما متفاوت از سایر بچه ها نیست ممکن است مانند سایرین از خوردن غذا خودداری کند، بخصوص زمانیکه دچار عفونتی باشد، ولی نگران نباشید زیرا اگر این حالت گاهاً اتفاق افتد مشکلی پیش نخواهد آمد.در صورت تکرار شما می توانید نصف آنزیم تعیین شده را در شروع و نصف آنرا در وسط غذا به بچه بدهید.
گرما و محیط گرم موجب خراب شدن کپسول کرئون میگردد
محیط اسیدی معده میتواند جلوی تاثیر داروی کرئون را بگیرد در این صورت این دارو نمیتواند از چربی مدفوع جلوگیری نماید.در صورتیکه با افزایش دوز کرئون هنوز مدفوع چرب باشد میبایست موضوع را به پزشک خود اعلام نمایید.
یکی إز علائم زیادی میزان کرئون سفتی مدفوع و یا دردهای شکمی است که در این صورت میبایست به پزشک مراجعه نمود
 بررسیهای متعددی در مورد اثر ابتلا به سرماخوردگی بر بیماریهای سی اف انجام شده است. بر اساس این تحقیق و سائر تحقیقات مشابه به این نتیجه رسیده اند که ابتلا بیماران سی اف به ویروس سرماخوردگی چند اثر نامطلوب بر روی بیماران سی اف دارد:
بررسیهای متعددی در مورد اثر ابتلا به سرماخوردگی بر بیماریهای سی اف انجام شده است. بر اساس این تحقیق و سائر تحقیقات مشابه به این نتیجه رسیده اند که ابتلا بیماران سی اف به ویروس سرماخوردگی چند اثر نامطلوب بر روی بیماران سی اف دارد:
1: عملکرد ریوی این بیماران را کاهش میدهد
2:ریسک ابتلا به عفونتهای می از جمله سودوموناس و استاف را افزایش میدهد
3: مدت زمان بستری بیمار در بیملرستان افزایش می یابد
4 مدت زمان مصرف انتی بیوتیک تزریقی در بیماران بستری را افزایش میدهد
بنابراین نتیجه میگیریم که بهتر است بیماران سی اف مراقبتهای لازم را جهت جلوگیری از. ابتلا به سرماخوردگی انجام دهند
اقداماتی از قبیل:
1:جلوگیری از استفاده از وسائل شخصی مثل لیوان حوله و مسواک
2:.شستشوی مکرر دستها با اب ساده و یا اب و صابون و یا ژلهای ضد عفونی کننده الکلی
3:.گرفتن مانع جلوی دهان توسط بیمار سرماخورده در زمان عطسه و سرفه
4: نرفتن به منطقه شلوغ و سربسته
البته مهمترین روش پیشگیری از سرماخوردگی شستشوی مکرر دستها مخصوصا پس از دست دادن و تماس دست با وسائل مشکوک به الودگی ویروس همانند دستگیره در و خودکار میباشد.
همانگونه که میدانیم بیماران سی اف مستعد به ابتلا به عفونتهای می و یا قارچی مکرر ریوی میباشند .کشت خلط بهترین روشی است که از طریق ان میتواند عفونت ریوی که گاها باعث اسیب جدی به بیماران می شود را زود تشخیص دهیم.
چه موقع لازم است کشت خلط در بیماران سی اف انجام شود ؟
در دوحالت لازم است برای بیمار کشت خلط انجام شود :
1. در زمانی که بیمار علامت تنفسی ندارد که به صورت دوره ای انجام میشود
2. در زمانی که علائم تنفسی بیمار تشدید شده و احتمالا مبتلا به عفونت حاد ریوی شده است
ممکن ایت بیماران سی اف به عفونت ریوی مبتلا شوند ولی علامت واضح تنفسی نداشته باشند و در صورت بی توجهی عفونت مخفی ریوی به ریه ها اسیب میرساند .بنابراین لازم است که در بیمارانی که حتی علائم تنفسی ندارند و در ظاهر سالم هستند به صورت دوره ای هر 2 تا 3 ماه یک بار کشت خلط انجام شده و بر اساس نوع می که درنتیجه کشت گزارش میشود برای وی تصمیم گیری شود
اگر در جواب کشت ، میکروب استافیلوکو ارئوس که به اختصار به آن استاف گفته میشود رشد کند و بیمار علامت تنفسی نداشته باشد نیازی به درمان نیست . ولی اگر علائم درگیری ریوی وجود داشته باشد مثل افزایش خلط ، تغییر رنگ خلط، کاهش وزن و. که قبلا توضیح داده شد لازم است درمان شود
اگر در جواب کشت سودوموناس ائرو ژینوزا که به اختصار به آن سودوموناس گویند رشد کرده باشد چه بیمار علامت تنفسی داشته باشد و یا نداشته باشد نیاز به اقدام جدی است و لازم است بیمار دارو بگیرد
در چه شرائط کشت خلط انجام شود؟
بهترین زمان برای گرفتن خلط در صبح است و بهتر است بیمار قبل از ان خوراکی یا نوشیدنی استفاده نکرده باشد .بنابراین توصیه شده است که خلط در زمان ناشتا تهیه شود .همچنین لازم است قبل از انجام نمونه گیری خلط ، بیمار از محلول دهان شویه استفاده نکرده باشد
مراحل استاندارد انجام تهیه خلط چیست ؟
• ابتدا از بیمار در خواست شود تا دهان خود را با اب بشوید. سپس نفس عمیق کشیده و سرفه ها عمیق کند تا خلط بیرون اورد.ممکن است لازم باشد که والدین و یا تکنسین آزمایشگاه به صورت ملایم با دست ضرباتی به قفسه سینه وارد کرده تا خلط راحتتر از ریه ها خارج شود
• اگر بیمار نتواند خلط تولید کند ممکن است لازم باشد که تکنسین ازمایشگاه با ابسلنگ زبان را به پایین فشار داده تا بیمار تحریک به سرفه شود
• از روش دیگری که میتوان برای تحریک کردن بیمار به سرفه استفاده کرد دادن بخور اب معمولی به مدت 20 دقیقه قبل ازنمونه گیری میباشد این کار باعث تحریک بیمار به سرفه و بیرون اوردن خلط میگردد
نمونه گیری در بیمارانی که نمیتوانند خلط را دفع کند؟
بسیاری از بیماران، مخصوصا انهائیکه سن کم دارند نمی توانند خلط را دفع کنند.در این موارد از عقب حلق نمونه گرفته میشود که به ان کشت حلق گویند. نام علمی این روش cough swab میباشد.روش انجام کار به این صورت است که از کودک در خواست میشود که سرفه کند و در همان زمانی که کودک سرفه میکند چوبی که به انتهای ان تکه ای از پنبه قرار دارد و به ان سواب (swab ) گفته میشود به عقب ترین ناحیه حلق کشیده میشود ونمونه گرفته میشود.در کودکانی که خیلی کم سن و سال هستند و نمیتوانند به درخواست تکنسین سرفه کنند سواب را به عقب ترین قسمت حلق کشیده میشود. ایدال ترین وضعیت زمانی است که این کار بعد از اینکه کودکد سرفه خودبخودی داشت انجام شود.
ارزش کشت خلط بیشتر است یا کشت حلق؟
ارزش کشت خلط بیشتر از حلق میباشد بنابراین لازم به ذکر است که در مواردی کشت حلق انجام میشود. که بیمار نتواند خلط را دفع کند . اگر کشت حلق منفی بود دلیل بر این نیست که کشت خلط بیمار نیز منفی خواهد بود بنابراین در زمانی که شک قوی به عفونت داریم لازم است از روشهای دیگر مثل برونکوپی استفاده شود .
اماده شدن جواب کشت خلط یا حلق چقدر طول میکشد؟
معمولا 48 ساعت بعد از انجام کشت مشخص میشود که نتیجه مثبت است یا منفی، در صورتیکه مثبت بود ازمایشگه 2 تا 3 روز زمان لازم دارد که مشخص نماید که میکروب رشد کرده به چه انتی بیوتیکی جواب می دهد بنابراین مجموعا 5 تا 7 روز برای اماده شدن جواب کشت لازم است.
نتیجه کشت را چگونه تفسیر کنیم؟
این بخش از بحث بسیار مهم است چرا که عزیزان مرتبا عکسی از جواب کشت که اکثرا نا خوانا است تهیه نموده و به گروه می فرستند و سوال میکنند که جواب کشت چیست.با دقت در این بخش از بحث امیدوارم که جواب اکثر سوالات عزیزان داده شده و دیگر نیازی به ارسال تصاویر ازمایش کشت خلط یا حلق نباشد.
پس از اینکه نمونه از خلط یا حلق گرفته شد و کشت انجام شد مدتی در حدود 2 روز طول میکشد تا میکروب در محیط کشت رشد کند و مشخص شود که ایا م در خلط بیمار بوده است یا خیر . ازمایشگاه در این زمان میتواند نوع میکروب را تشخیص دهد .مثلا ازمایشگاه در برگه جواب ازمایش مینویسد که استاف ارئوس یا سودوموناس ائروژینوزا و یا کلبسیلا یا هموفیلوس و یا کاندیدا و یا استپتوکو و یا ایکولی رشد کرده است.
از همه مهمتر دو میکروب استافیلو کو آرئوس که به اختصار به آن استاف گفته میشود و سودوموناس آئروژینوزا که مختصرا به آن سودوموناس گویند میباشد .
در زیر نام فارسی و انگلیسی چند نوع می که در برگه های ازمایش از آنها نام برده میشود بیان میگردد:
1- استافیلوکو آرئوس یا Staphylococcus aureus که به اختصار استاف گویند: این میکروب دو نوع دارد نوع اول استاف حساس به متی سیلین و نوع دوم استاف مقاوم به متی سیلین است . نوع اول که معروف با استاف حساس به متی سیلین است به شرطی که بیمار علامت تنفسی نداشته باشد خطرناک نیست ولی نوع دوم که به استاف مقاوم به متیسیلین معروف است خطرناک بوده و لازم است مورد توجه بیشتری قرار گیرید.نام انگلیس و فارسی هر دو نوع به قرار زیر است
• استاف حساس به متی سیلین یا Methicillin-sensitive Staphylococcus aureus
• (MSSA)
• استاف مقاوم به متی سیلین یا Methicillin-resistant Staphylococcus aureus
• (MRSA)
2- سودوموناس آئروژینوزا یا Pseudomonas aeruginosa: که به اختصار سودوموناس گویند
3- هموفیلوس انفلوانزا یا Haemophilus influenza
4- کلبسیلا یا Kelebsilla
5- استنوتروفوموناس مالتوفیلیا یا Stenotrophomonas maltophilia
6- ای کولی یا Ecoli
همانطوریکه بیان شد دو میکروب اول یعنی سودوموناس و استاف مخصوصا نوع مقاوم به متیسیلین (MRSA ) مهم است که در صورت مثبت شدن باید با پزشک معالج م شود در مورد اثرات مخرب سائر میکروبها( به جز دو مورد اول) اختلاف نظر وجود دارد .
چگونه گزارش کشت خلط ازمایشگاه را تفسیر کنیم ؟
جواب کشت خلط از دو قسمت تشکیل میشود .قسمت اول بیان کننده خصوصیات و نام میکروب است و قسمت دوم بیان کننده نوع انتی بیوتیک موئثر یا مقاوم در مقابل میکروب است
قسمت اول:
ازمایشگاه در این قسمت برای توصیف میکروب از دو گزینه استفاده میکند:
1- در گزینه اول خصوصیات ظاهری میکروب را بیان میکند مثلا در برگه جواب نوشته میشود که می کوکسی گرم مثبت یا گرم منفی یا . است
2- در گزینه دوم نام دقیق میکروب را مینویسد مثلا سودوموناس یا استاف یا کلبسیلا یا.
بنابراین اگر ازمایشگاه فقط گزینه اول را گزارش کند ارزشی ندارد چرا که نام میکروب را مشخص ننموده است که در این صورت لازم است از ازمایشگاه در خواست شود که دقیقا نام میکروب را در غیر اینصورت نمیتوان دقیقا تشخیص داد که چه می رشد کرده است
 بیماران سی اف مستعد عفونت مکرر ریه هستند، همچنین اکثریت آنان از سوتغذیه نیز رنج میبرند. بر اساس گفته محققان، تغذیه مناسب موجب افزایش فعالیت فرد و بهبود وضعیت زندگی وی میگردد. تمامی بیماران باید از ویتامین های A, D, E, K و همچنین کلسیم، آهن، نمک ،زینک ، سلنیوم و همچنین نوشیدنی های پر کالری پر پروتیین در رژیم غذایی خود استفاده کنند. همچنین میزان کافی آنزیم (کرئون) استفاده کنند.( از پزشک خود در مورد میزان مصرف کرئون راهنمایی بگیرید.) ین مطالعه نشان میدهد ک تغذیه مناسب موجب بهبود عملکرد ریوی میشود.
بیماران سی اف مستعد عفونت مکرر ریه هستند، همچنین اکثریت آنان از سوتغذیه نیز رنج میبرند. بر اساس گفته محققان، تغذیه مناسب موجب افزایش فعالیت فرد و بهبود وضعیت زندگی وی میگردد. تمامی بیماران باید از ویتامین های A, D, E, K و همچنین کلسیم، آهن، نمک ،زینک ، سلنیوم و همچنین نوشیدنی های پر کالری پر پروتیین در رژیم غذایی خود استفاده کنند. همچنین میزان کافی آنزیم (کرئون) استفاده کنند.( از پزشک خود در مورد میزان مصرف کرئون راهنمایی بگیرید.) ین مطالعه نشان میدهد ک تغذیه مناسب موجب بهبود عملکرد ریوی میشود.
یکی از عوامل اساسی در کاهش پیشرفت بیماری سی اف، داشتن شیوه زندگی سالم میباشد ک تغذیه جز اساسی آن است. با توجه ب مقالات اخیر انجمن سی اف کانادا، بیماران کانادایی ده سال بیشتر از بیماران امریکایی عمر می کنند ک یکی از دلایل آن داشتن تغذیه مناسب در بیماران کانادایی است.
طبق یافته های انجمن سی اف کانادا، ارتباط بسیار محکمی بین تغذیه خوب و بهبود عملکرد ریوی وجود دارد و مطالعات نشان داده اند افرادی ک تغذیه مناسب را دریافت میکنند، عملکرد ریوی بهتری دارند. زیرا تغذیه مناسب سبب تقویت سیستم ایمنی شده و موجب دفاع بهتر بدن در برابر عوامل بیماری زا و عفونت میگردد. رژیم پر پروتیین، پر کالری ب همراه مصرف زیاد نمک و چربی (٣٥٪ کالری روزانه در یک فرد سی اف باید از چربی تامین گردد.) و ویتامین و کلسیم برای بیماران سی اف توصیه شده است. بیماران سی اف ١٠ تا ٥٠ درصد کالری بیشتری نسبت به افراد نرمال نیاز دارند. از انجایی ک چربی در مقایسه با پروتیین و کربوهیدرات بیشترین میزان کالری را فراهم میکند، به این بیماران توصیه میگردد ک رژیم پرچرب داشته باشند.
رژیم روزانه بیماران سی اف باید شامل تمام موارد زیر باشد:
١:سبزیجات و میوه ها: دارای ویتامین ، املاح، فیبر
٢:نان: بهترین نوع آن نان جو میباشد ک با داشتن میزان بیشتر فیبر حرکات روده را بهبود می بخشد.
٣:شیر و لبنیات: شیر های پرچرب، فرآورده های غنی شده با سویا، پنیر و ماست. این گروه سبب استحکام استخوانها میشود.
٤:گوشت و مواد پروتیینی: برای عضله سازی، ترمیم زخم، مبارزه با عفونت و ترمیم سلولها لازم است.شامل گوشت قرمز، ماهی، مرغ، بوقلمون، حبوبات، آجیل، تخم مرغ، سویا
٥:مایعات: نقش مایعات در زندگی روزانه این بیماران بسیار ضروری می باشد، با افزایش فعالیت بدنی و افزایش دما نیاز به آب و مایعات بیشتر می شود. میزان نیاز بدن به مایعات بر حسب سن، وزن، فعالیت بدنی، وضعیت آب و هوایی و وضعیت جسمانی متفاوت است.یک فرد سالم روزانه به حداقل ٦-٨ لیوان آب نیاز دارد. کم آبی برای بیماران سی اف میتواند بسیار خطرناک باشد.
علایم کم آبی شامل: سر درد، تهوع، استفراغ، ضعف، خواب آلودگی و دهان خشک می باشد؛ اگر با این گونه علایم مواجه شدید سریعاً به کلینیک سی اف مراجعه کنید.
محدودیت غذائی برای این بیماران وجود ندارد و دریافت کالری بیشتر از اصول اولیه برای رشد این بیماران است در صورتی که بتوان وزن این بیماران را به صورت نرمال حفظ کرد مشکلات ریوی انها بشدت کاهش می یابد به عبارت دیگر افزایش وزن به صورت ایدال با حفظ سلامت ریه ارتباط تنگاتنگی دارد.لازم است علاوه بر ح افزایش مصرف کالری سعی شود تغذیه این بیماران بیشتر از پروتئین و چربی تامین گردد
بنابراین لازم است تمامی بیماران توسط متخصص تغذیه ویزیت شوند
در این فایل pdf مطالب مفیدی در مورد تغذیه بیماران سی اف وجود دارد که امیدوارم مفید واقع شود.
 سودو موناس میکربی است که در ریه این بیماران رشد کرده و متاسفانه مخرب ریه است معمولا بعد از سن ۴ الی ۵ سالگی اکثر بیماران به ان مبتلا می شوند بنابراین درمان ان ضروری است.
سودو موناس میکربی است که در ریه این بیماران رشد کرده و متاسفانه مخرب ریه است معمولا بعد از سن ۴ الی ۵ سالگی اکثر بیماران به ان مبتلا می شوند بنابراین درمان ان ضروری است.
مقاله فارسی، لطفادانلود و سپس مطالعه فرمایید. مروری به زیست شناسی باکتری سودوموناس آئروژینوز ![]()
درمان: سودو موناس در دو حالت نیاز به برخورد جدی دارد و لازم است بستری شود.
1.اولین بار باشد که سودوموناس رشد کرده باشد مخصوصا اگر سن بیمار پایین است.
2.دچار حمله حاد ریوی شده باشد که این علائم. شامل افزایش سرفه افزایش خلط تغییر رنگ خلط تب کاهش اشتها کم حوصله و بداخلاق شدن بیمار کاهش اشتها.کاهش وزن و بدتر شدن نوار ریه نسبت به قبل میباشد.
در مواقعی که بیمار سودوموناس دارد و نتوانسته ایم انرا ریشه کن کنیم و 2 مورد فوق نیز نداشته باشد نیازی به بستری و اقدام شدید نیست و با تجویز ازیترو مایسین یک روز درمیان و توبرومایسین هر روز. میتوان سودوموناس را کنترل کردبهترین مثال برای ارزیابی نحوه عملکرد میکروب سودوموناس در ریه بیماران مبتلا به سی اف مقایسه این میکروب با کوه اتشفشان است . همانگونه که کوه اتشفشان هر از چند گاهی فعال و غیر فعال میشود این میکروب نیز در ریه این بیماران گاهی فعال شده و زمانی نیز خاموش و غیر فعال می شود ولی شاید هرگز نتوان انرا نابود کرد ولی میتوان فعالیت آنرا به حداقل رسانده و انرا مهار نموده .وفعالیت آنرا نحت کنترل در آورد.
نکته مهم این است که بدانیم هر وقت کوه اتشفشان ریوی که همان سودوموناس باشد فعال میشود بشدت مخرب خواهد بود و هر گاه این کوه اتشفشان خاموش باشد تخریب ان به حذاقل می رسد بناربر این وظیفه ما این است که این کوه اتشفشان یا سودوموناس هرگاه فعال شد به سرعت اقدام به مهار و درمان آن کنیم و هرزمانی که خاموش و غیر فعال شد انرا در حالت خاموش نگه داریم .درمان فعال شدن سودوموناس در بیمارستان و با تجویز دو نوع انتی بیوتیک قوی صورت میگیرد که در حقیقت امیکاسین تزریقی و سفتازیدیم تزریقی می باشد.
 میکروب استاف که به استافیلوکو آرئوس معروف است یکی از میکروبهای شایع در گیر در ریه بیماران سی اف می باشد میزان اسیب رسانی این میکروب نسبت به سودو موناس کمتر است.این میکروب دونوع دارد که نوع اول ان چندان خطرناک نیست ولی نوع دوم ان خطرناک است.تقسیم بندی این میکروب بر اساس نتیجه کشت ازمایشگاه میباشد.اگر ازمایشگاه گفت که میکروب استاف موجود در خلط حساس به متی سیلین است این همان نوع اول استاف است که اسیب رسانی کمتری نسبت به نوع دوم ان دارد. این نوع استاف در نتیجه کشت توسط ازمایشگاه به صورت MSSA گزارش میشود اگر این نوع استاف رشد کرد و بیمار مشکل تنفسی نداشته باشد نیازی به درمان ندارد و اگر بی مورد درمان شد منجر به ظهور سودوموناس میشود .نوع دوم ان استافی است که مقاوم به متیسیلبن میباشد این نوع استاف خطرناک بوده و به ریه بیماران سی اف اسیب میرساند مخصوصا اگر بیمار علایم ریوی هم داشته باشد.ازمایشگاه انرا به صورت MRSA گزارش میکند.بنا بر این در زمانی که ازمایشگاه نتیجه کشت را بیان میکند بهتر است نوع انرا بیان کند تا تصمیم گیری بهتری بتوان برای بیمار اتخاذ کرد.
میکروب استاف که به استافیلوکو آرئوس معروف است یکی از میکروبهای شایع در گیر در ریه بیماران سی اف می باشد میزان اسیب رسانی این میکروب نسبت به سودو موناس کمتر است.این میکروب دونوع دارد که نوع اول ان چندان خطرناک نیست ولی نوع دوم ان خطرناک است.تقسیم بندی این میکروب بر اساس نتیجه کشت ازمایشگاه میباشد.اگر ازمایشگاه گفت که میکروب استاف موجود در خلط حساس به متی سیلین است این همان نوع اول استاف است که اسیب رسانی کمتری نسبت به نوع دوم ان دارد. این نوع استاف در نتیجه کشت توسط ازمایشگاه به صورت MSSA گزارش میشود اگر این نوع استاف رشد کرد و بیمار مشکل تنفسی نداشته باشد نیازی به درمان ندارد و اگر بی مورد درمان شد منجر به ظهور سودوموناس میشود .نوع دوم ان استافی است که مقاوم به متیسیلبن میباشد این نوع استاف خطرناک بوده و به ریه بیماران سی اف اسیب میرساند مخصوصا اگر بیمار علایم ریوی هم داشته باشد.ازمایشگاه انرا به صورت MRSA گزارش میکند.بنا بر این در زمانی که ازمایشگاه نتیجه کشت را بیان میکند بهتر است نوع انرا بیان کند تا تصمیم گیری بهتری بتوان برای بیمار اتخاذ کرد.
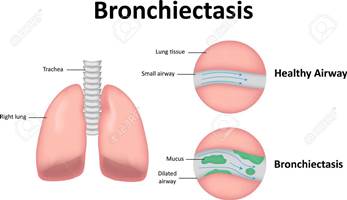 برونشکتازی در حقیقت از دو کلمه برونش یا (راه هوائی Bronch که همان راه هوائی است و اکتازی ectasis به معنی گشاد شدن میباشد. از مهمترین مشکلات بیماران سی اف ایجاد برونشکتازی و پیشرفت آن در طی زمان می باشد. علل ایجاد برونشکتازی متعد د است .ولی یکی از شایعترین علل و عوامل ایجاد ان بیماری سیستیک فیبروزیز می باشد .شایعترین علامت برونشکتازی سرفه های خلطی مزمن می باشد.افزایش خلط و اضافه شدن عفونت به آن از مهمترین علل پیشرفت برونشکتازی است که بدنبال آن انسداد راههای هوائی اتفاق می افتد.بنابراین نرم کردن ترشحات و درمان عفونت و تلاش برای خارج کردن ان از ریه ها و راههای هوائی با فیزیوتراپی و سرفه از مهمترین روشهای درمانی می باشد که میتوان با استفاده از آن از پیشرفت برونشکتازی و عوارض آن پیشگیری نمود
برونشکتازی در حقیقت از دو کلمه برونش یا (راه هوائی Bronch که همان راه هوائی است و اکتازی ectasis به معنی گشاد شدن میباشد. از مهمترین مشکلات بیماران سی اف ایجاد برونشکتازی و پیشرفت آن در طی زمان می باشد. علل ایجاد برونشکتازی متعد د است .ولی یکی از شایعترین علل و عوامل ایجاد ان بیماری سیستیک فیبروزیز می باشد .شایعترین علامت برونشکتازی سرفه های خلطی مزمن می باشد.افزایش خلط و اضافه شدن عفونت به آن از مهمترین علل پیشرفت برونشکتازی است که بدنبال آن انسداد راههای هوائی اتفاق می افتد.بنابراین نرم کردن ترشحات و درمان عفونت و تلاش برای خارج کردن ان از ریه ها و راههای هوائی با فیزیوتراپی و سرفه از مهمترین روشهای درمانی می باشد که میتوان با استفاده از آن از پیشرفت برونشکتازی و عوارض آن پیشگیری نمود
علائم برونشکتازی چیست؟
1- سرفه خلطی و خروج مقادیر زیادی خلط از ریه ها
2- لاغری
3- خلط خونی
4- تنگی نفس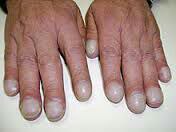 5- چماقی شدن انگشتان که اصطلاحا به ان کلابینگ گویند
5- چماقی شدن انگشتان که اصطلاحا به ان کلابینگ گویند
6- درد قفسه سینه
7- عفونت مکرر ریوی
نحوه تشخیص برونشکتازی چگونه است؟
با استفاده از انجام سی تی اسکن از ریه ها میتوان برونشکتازی را تشخیص داد .با توجه به اینکه ظهور برونشکتازی در بیماران سی اف در حدود سن 3 سالگی است اولین سی تی اسکن در همین سن برای بیماران درخواست میشود. تکرار سی تی اسکن برای ارزیابی پیشرفت برونشکتازی هر 3 سال یک بار درخواست میشود
اقدامات درمانی و پیشگیری در برونشکتازی چیست ؟
هدف از اقدامات درمانی در برونشکتازی تحت کنترل در اوردن عفونت و ترشحات موجود در راههای هوائی میباشد.کنترل این دو مورد نقش بسیار زیادی در کنترل برونشکتازی و جلوگیری از پیشرفت تخریب ریه دارد.اقدامات زیر در درمان برونشکتازی توصیه شده است.
1- انجام کشت خلط به طور منظم هر 2 تا 3 ماه یکبار و یافتن عفونت در اولین فرصت و درمان ان بر اساس نتیجه کشت خلط یا حلق
2- تجویز انتی بیوتیک به منظور درمان و یا پیشگیری از عفونت
3- استفاده از داروهای استنشاقی در جهت نرم کردن و تسهیل خروج خلط از ریه ها و راههای هوائی داروهائی همانند دورناز الفا و سدیم کلراید 5 درصد
4- خروج ترشحات و اخلاط از ریه ها با استفاده از روشهای مختلف فیزیوتراپی، ورزش و سرفه
5- تجویز واکسن مخصوصا واکسن انفلونزا
 اگر علت سرفه خشک در این بیماران سرماخوردگی اخیر باشد بهترین درمان مصرف سوپ گرم و مخلوط اب گرم و عسل میباشد البته از مصرف عسل در زیر یکسال خودداری شود
اگر علت سرفه خشک در این بیماران سرماخوردگی اخیر باشد بهترین درمان مصرف سوپ گرم و مخلوط اب گرم و عسل میباشد البته از مصرف عسل در زیر یکسال خودداری شود
اگر علت سرفه و تشدید آن افزایش عفونت ریوی باشد افزایش مراقبت ریوی (افزایش دفعات بخور و فیزیوتراپی ) و مصرف انتی بیوتیک که بر اساس جواب کشت و انتی بیوگرام انتخاب میشود میتواند موثر باشد
اگر علت ریفلاکس باشد داروهائی مثل نکسیوم یا رانیتیدین و امپرازول لازم است مصرف شود
دوری از هوای سرد در کنترل سرفه موثر است
دوری از سیگار و قلیان در پیشگیری از سرفه بسیار موثر است
اگر سرفه ناشی از حساسیت ریوی باشد و بیمار علاوه بر سی اف مبتلا به اسم هم باشد مصرف کورتون استنشاقی به صورت موقت موثر است.در مواردی هم ممکن است بیمار به استنشاق محلول کلرور سدیم 5 در صد حساسیت داشته باشد و باعث سرفه وی شود که استفاده از اسپری سالبوتامول قبل از استنشاق این محلول برای جلوگیری از این سرفه است
نکته ای که باید به ان توجه داشت این است که سرفه ای که بیمار لازم است بعد از نبولایزر و فیزیوتراپی انجام دهد تا خلط از ریه خارج شود با سرفه ای که در بالا مورد بحث قرار گرفت متفاوت است.چراکه این سرفه جزئی از مراحل فیزیوتراپی است که بیماران باید انرا انجام دهند.

شایعترین علامت در بیماران سی اف سرفه مزمن است.
در ابتدا ممکن است سرفه این بیماران خشک باشد ولی به مرور زمان این سرفه به نوع خلطی تبدیل میشود.بنابراین به علت اینکه شروع سرفه این بیماران خشک است ممکن است در ابتدا با بیماری حساسیت ریوی و یا اسم اشتباه تشخیص داده شود. مکانیسم سرفه در این بیماران هنوز دقیقا شناخته شده نیست. سرفه های این بیماران اکثرا ممکن است حمله ای و شدید باشد. اگر سرفه تشدید یافت ممکن است علامت تشدید عفونت ریوی باشد. که در این زمان لازم است کشت خلط ارسال شود. کنترل عفونت ریوی در این بیماران باعث کاهش شدت سرفه میگردد
سرفه خشک در این بیماران میتواند ناشی از تماس با هوای سرد و یا ترشحات ناشی از سینوزیت ویا ریفلاکس و برگشت اسید معده باشد.
در مواردی ممکن است بیمار علاوه بر سی اف مبتلا به الرژی نیز شته باشد که در این مورد سرفه بیشتر ناشی از الرژی ممکن است باشد .البته در این مورد سرفه خشک است
در سرماخوردگی ویروسی هم سرفه این بیماران ممکن است تشدید شود
درمان سرفه
اگر علت سرفه خشک در این بیماران سرماخوردگی اخیر باشد بهترین درمان مصرف سوپ گرم و مخلوط اب گرم و عسل میباشد البته از مصرف عسل در زیر یکسال خودداری شود
اگر علت سرفه و تشدید آن افزایش عفونت ریوی باشد افزایش مراقبت ریوی (افزایش دفعات بخور و فیزیوتراپی ) و مصرف انتی بیوتیک که بر اساس جواب کشت و انتی بیوگرام انتخاب میشود میتواند موثر باشد
اگر علت ریفلاکس باشد داروهائی مثل نکسیوم یا رانیتیدین و امپرازول لازم است مصرف شود
دوری از هوای سرد در کنترل سرفه موثر است
دوری از سیگار و قلیان در پیشگیری از سرفه بسیار موثر است
اگر سرفه ناشی از حساسیت ریوی باشد و بیمار علاوه بر سی اف مبتلا به اسم هم باشد مصرف کورتون استنشاقی به صورت موقت موثر است.در مواردی هم ممکن است بیمار به استنشاق محلول کلرور سدیم 5 در صد حساسیت داشته باشد و باعث سرفه وی شود که استفاده از اسپری سالبوتامول قبل از استنشاق این محلول برای جلوگیری از این سرفه است
نکته ای که باید به ان توجه داشت این است که سرفه ای که بیمار لازم است بعد از نبولایزر و فیزیوتراپی انجام دهد تا خلط از ریه خارج شود با سرفه ای که در بالا مورد بحث قرار گرفت متفاوت است.چراکه این سرفه جزئی از مراحل فیزیوتراپی است که بیماران باید انرا انجام دهند.
 گروهی از بیماران هستند که دچار نارسائی پانکراس و یا لوزالمعده بوده و این افراد به همین علت میزان انزیمهای پانکراس در روده به میزان مناسب ترشح نمی شود و جذب چربی در این افراد مختل است و این مسئله باعث چربی مدفوع می گردد . چون چربی از مدفوع این بیماران دفع میشود بنابراین جذب ویتامینهایی که در چربی حل میشوند همانند ویتامین A,E,K وD نیز دچار اختلال میگرد.مشکلات وزنی و ریوی در این بیماران نسبت به گروه اول بیشتر است و لازم است انزیمهای پانکراس مثل کرئون و همچنین ویتامینهائی که بیان شد مصرف نمایند
گروهی از بیماران هستند که دچار نارسائی پانکراس و یا لوزالمعده بوده و این افراد به همین علت میزان انزیمهای پانکراس در روده به میزان مناسب ترشح نمی شود و جذب چربی در این افراد مختل است و این مسئله باعث چربی مدفوع می گردد . چون چربی از مدفوع این بیماران دفع میشود بنابراین جذب ویتامینهایی که در چربی حل میشوند همانند ویتامین A,E,K وD نیز دچار اختلال میگرد.مشکلات وزنی و ریوی در این بیماران نسبت به گروه اول بیشتر است و لازم است انزیمهای پانکراس مثل کرئون و همچنین ویتامینهائی که بیان شد مصرف نمایند
نقش ویتامین های A,D,E,K در بیماران CF
نقص از آنجا شروع می شود که ویتامین های محلول در چربی در بیماران cf به دلیل عدم جذب مناسب چربی پایین تر از بقیه می باشد. در ادامه اشاره خواهیم کرد که مثلا ویتامین A چه پانکراس کافی باشد یا ناکافی در کل برای بیمار CF سطح پایین تری از جمعیت سالم دارد. هدف مصرف ویتامین ها به لحاظ تجربی در بیماران CF تا جایی است که حتی بالاتر از حد نرمال قرار بگیرد چون این بیماران دائم با کمبود ویتامین درگیر هستند. بررسی سطح ویتامین ها باید سالیانه اندازه گیری شود و پایش دوز مناسب دارو ۳ تا ۶ ماه بعد از تعیین دوز صورت می گیرد. منطقی است که مصرف ویتامین های مکمل همراه غذا و دریافت انزیم های پانکراس مصرف شود. وجود ویتامین A برای تکثیر سلول های اپیتلیال و ایمنی بدن و صحت عملکرد ریه ضروری است. افزایش ویتامین Aهم میتواند باعث ایجاد مسمومیت و کاهش تراکم استخوان شود لذا افزایش دوز آن با احتیاط است.
 از ویتامین A به عنوان مکمل روی نیز استفاده می شود. بر عکس ویتامین A که افزایش یا کمبود آن دارای علائمی است برای ویتامین E علائم محسوس نیست. بیشترین مقدار دفع ویتامین A از طریق مدفوع صورت می گیرد. ویتامین E یک انتی اکسیدان قوی در مقابل تخریب سلول های ریه و پیشرفت بیماری می باشد. حتی حد بالایی برای آن در نظر نگرفته اند و پیشنهاد شده است دوزهای فعلی ممکن است کم باشد. نقش مستقیم کمبود ویتامین K در بیمار cf پوکی استخوان است. اندازه گیری سطح carboxylated osteocalcin برای بررسی مقدار کافی ویتامین k غیر قابل اتکا گزارش شده است. دوز قابل اتکایی هنوز برای cf پیشنهاد نشده است. با بررسی های ۲۴ ساعته خون مشخص شد دوز پایین تر 10mg برای بیماران cf کافی نیست و روزانه 10mg توصیه شده است. ویتامین D به دو صورت کلی D2 و D3 وجود دارد. کمبود آن باعث صدمه به استخوان و درد های عضلانی و شکستگی می شود. در تمیزی برونشه های هوایی تاثیر مستقیم دارد. در بیماران cf که باید پیوند ریه شوند چیزی که پیوند را پس میزند تراکم استخوان پایین است لذا اهمیت این ویتامین در اینجا مشخص می شود. عارضه تراکم پایین در ۵۰ تا ۷۵ درصد بیماران cf رخ می دهد و این دلیل باز پس زدن ریه است. پایش ویتامین D با تست 25-OHD است و مقدار خیلی زیاد آن نیز ممکن است باعث ایجاد سمیت شود.
از ویتامین A به عنوان مکمل روی نیز استفاده می شود. بر عکس ویتامین A که افزایش یا کمبود آن دارای علائمی است برای ویتامین E علائم محسوس نیست. بیشترین مقدار دفع ویتامین A از طریق مدفوع صورت می گیرد. ویتامین E یک انتی اکسیدان قوی در مقابل تخریب سلول های ریه و پیشرفت بیماری می باشد. حتی حد بالایی برای آن در نظر نگرفته اند و پیشنهاد شده است دوزهای فعلی ممکن است کم باشد. نقش مستقیم کمبود ویتامین K در بیمار cf پوکی استخوان است. اندازه گیری سطح carboxylated osteocalcin برای بررسی مقدار کافی ویتامین k غیر قابل اتکا گزارش شده است. دوز قابل اتکایی هنوز برای cf پیشنهاد نشده است. با بررسی های ۲۴ ساعته خون مشخص شد دوز پایین تر 10mg برای بیماران cf کافی نیست و روزانه 10mg توصیه شده است. ویتامین D به دو صورت کلی D2 و D3 وجود دارد. کمبود آن باعث صدمه به استخوان و درد های عضلانی و شکستگی می شود. در تمیزی برونشه های هوایی تاثیر مستقیم دارد. در بیماران cf که باید پیوند ریه شوند چیزی که پیوند را پس میزند تراکم استخوان پایین است لذا اهمیت این ویتامین در اینجا مشخص می شود. عارضه تراکم پایین در ۵۰ تا ۷۵ درصد بیماران cf رخ می دهد و این دلیل باز پس زدن ریه است. پایش ویتامین D با تست 25-OHD است و مقدار خیلی زیاد آن نیز ممکن است باعث ایجاد سمیت شود.
تری گلیسیریدهای با زنجیره متوسط باعث افزایش جذب املاح و ویتامینهای محلول در چربی میگردند. برای مثال جذب کلسیم و ویتامین E
 اگر بیمار سی اف وزن نگیرد سه علت مهم دارد اول عفونتهای ریوی را باید مد نظر داشت دوم میزان کرون مصرفی بررسی شود که کم نباشد. و سوم بررسی رژیم غذایی. و نوع ان است بنابراین انجام کشت خلط و مشاوره با متخصص گوارش و متخصص تغذیه حاذق در این مورد بسیار کمک کننده است ِنکته بسیار مهم این است که بیمارانی ریه خوبی خواهند داشت که وزن مناسب داشته باشند بنا براین باید حداکثر تلاش را داشت تا وزن این بیماران وسط نمودار رشد برسد.
اگر بیمار سی اف وزن نگیرد سه علت مهم دارد اول عفونتهای ریوی را باید مد نظر داشت دوم میزان کرون مصرفی بررسی شود که کم نباشد. و سوم بررسی رژیم غذایی. و نوع ان است بنابراین انجام کشت خلط و مشاوره با متخصص گوارش و متخصص تغذیه حاذق در این مورد بسیار کمک کننده است ِنکته بسیار مهم این است که بیمارانی ریه خوبی خواهند داشت که وزن مناسب داشته باشند بنا براین باید حداکثر تلاش را داشت تا وزن این بیماران وسط نمودار رشد برسد.
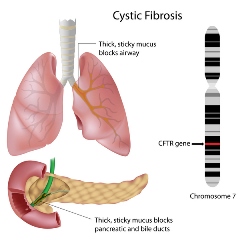 این بیماری ناشی از یک اختلال ژنتیکی است .کودک زمانی مبتلا CF می شود که هر دو والد حامل ژن معیوب باشند. داشتن ژن معیوب در والدین به این معنی نیست که تمامی بچه های آنها دچار CF خواهندشد. برای ابتلا به CF باید هردو ژن معیوب از والدین دریک فرد به ارث برسد. اگر هر دو والدین ژن معیوب داشته باشند : ـ 1/4یا ربع فرزندان CF به دنیا می آیند. ـ 2/4 یا نصف فرزندان حامل این ژنها خواهند بود ولی مانند والدین ممکن است دچار CF نشوند. ـ 1/4 یا ربع فرزندان کاملاً سالمند و حامل ژن معیوب نمی باشند بنابراین بیماری را نمی توانند منتقل کنند. در هر حاملگی جدید این نسبت ها همچنان برقرار است و ابتلا یکی از فرزندان، احتمال ابتلا را در فرزندان دیگر کاهش نمی دهد. والدین دارای ژن معیوب ممکن است چندین کودک مبتلا داشته باشند یا هیچ یک از کودکان آنها مبتلا نگردد.
این بیماری ناشی از یک اختلال ژنتیکی است .کودک زمانی مبتلا CF می شود که هر دو والد حامل ژن معیوب باشند. داشتن ژن معیوب در والدین به این معنی نیست که تمامی بچه های آنها دچار CF خواهندشد. برای ابتلا به CF باید هردو ژن معیوب از والدین دریک فرد به ارث برسد. اگر هر دو والدین ژن معیوب داشته باشند : ـ 1/4یا ربع فرزندان CF به دنیا می آیند. ـ 2/4 یا نصف فرزندان حامل این ژنها خواهند بود ولی مانند والدین ممکن است دچار CF نشوند. ـ 1/4 یا ربع فرزندان کاملاً سالمند و حامل ژن معیوب نمی باشند بنابراین بیماری را نمی توانند منتقل کنند. در هر حاملگی جدید این نسبت ها همچنان برقرار است و ابتلا یکی از فرزندان، احتمال ابتلا را در فرزندان دیگر کاهش نمی دهد. والدین دارای ژن معیوب ممکن است چندین کودک مبتلا داشته باشند یا هیچ یک از کودکان آنها مبتلا نگردد.
فیبروز کیستیک (CF) یکی از شایع ترین و جدی ترین اختلالات ژنتیکی است که میزان بروز آن یک نوزاد در هر 2000-3000 تولد می باشد. نقص ژنتیک سبب اختلال در عملکرد نوعی کانال کلریدی تنظیم شونده به نام CFTR می شود. اختلال در عملکرد این کانال باعث تلغیظ و چسبندگی ترشحات ریه، پانکراس، کبد روده، غدد بزاقی و سیستم تناسلی در این بیماران می شود.
 این بیماری که به اختصار سی اف نامیده میشود شایعترین بیماری ارثی مغلوب در دنیا میباشد .برای ابنتلا به ان لازم است که یک ژن از مادر و یک ژن از پدر به کودک به ارث برسد. بنا براین اگر والدین هر دو ناقل بیماری باشند فرزند انها به احتمال ۲۵ درصد دچار بیماری سی اف میگردد.
این بیماری که به اختصار سی اف نامیده میشود شایعترین بیماری ارثی مغلوب در دنیا میباشد .برای ابنتلا به ان لازم است که یک ژن از مادر و یک ژن از پدر به کودک به ارث برسد. بنا براین اگر والدین هر دو ناقل بیماری باشند فرزند انها به احتمال ۲۵ درصد دچار بیماری سی اف میگردد.
این بیماری درگیری اعضاء مختلف بدن مشاهده میگردد که مهمترین اعضاء درگیر ریه و لوزالمعده است .علائم شایع این بیماری شامل سرفه خلطی مزمن ، کاهش وزن ، مدفوع چرب،تعریق زیاد ، شوره زدن لباسها و بوسه شور میباشد.
مهمترین عضو درگیر در این بیماران ریه می باشد به گونه ای که بیش از ۹۰ درصد از این بیماران به علت مشکلات پیشرفته ریوی دچار آسیب میشوند.ریه این بیماران بر خلاف افراد سالم قادر به رقیق کردن ترشحات موجود در راههای هوائی نیست و بنابراین ترشحات غلیظ در ریه ها باقی مانده و تجمع این ترشحات در ریه و راههای هوائی باعث انسداد راههای هوائی و در نهایت آسیب به آن میشود .به مرور زمان عفونت هم به این ترشحات اضافه شده که این عفونت همراه با تغلیظ شدن اخلاط منجر به اسیب بیشتر و پیشرونده ریوی می گردد .
در افراد سالم ، ترشحات موجود در ریه بدنبال ترشح آب و نمک بر روی آن رقیق شده و بنابر این این ترشحات به راحتی از ریه خارج میشوند. در بیماران سی اف ترشح نمک و بدنبال آن آب بر روی ترشحات صورت نمی گیرد که این مسئله متاسفانه شروع ماجرای این بیماران می باشد.کانال و دروازه ای که از ان نمک .و اب عبور کرده و بر روی ترشحات میریزد کانال کلر نام دارد در افراد سالم این کانال سالم است ولی در بیماران سی اف این کانال بسته بوده و عملکرد ندارد
تجمع ترشحات و اضافه شدن عفونت به آن باعث ایجاد التهاب در راههای هوائی شده که متاسفانه این التهاب نیز مزید بر علت بوده و اسیب ریوی را سرعت می بخشد
به طور خلاصه سه عامل اصلی که منجر به تخریب و اسیب ریوی در این بیماران می شود عبارتند از ۱- تجمع ترشحات غلیظ در ریه و راههای هوائی ۲- اضافه شدن عفونت به ترشحات ۳- ایجاد التهاب در ریه و راههای هوائی
بنا بر این تجمع ترشحات در ریه و سپس اضافه شدن عفونت و بدنیال ان ایجاد التهاب و ورم راههای هوائی سه حلقه یک زنجیره بوده که دست به دست هم داده و آسیب جدی را به ریه ها و راههای هوائی وارد میکنند
بنابراین انسداد راههای هوائی توسط ترشحات غلیظ و عفونت و التهاب سه عامل بسیار مهمی است که به ریه ها آسیب میزند . پایه و اساس درمان این بیماران نیز بر این سه عامل مخرب استوار است
 1- بوسه شور و عرق فراوان و شوره زدن لباسها
1- بوسه شور و عرق فراوان و شوره زدن لباسها
2- سرفه مزمن که به درمانهای معمول بهبودی نیابد .این سرفه در اوائل بیماری خشک ولی در نهایت خلطی میشود
3- عفونتهای مکرر ریوی
4- خس خس و تنگی نفس
5- عدم وزن گیری علی رغم اشتهای خوب بیمار
6- دفع مکرر مدفوع چرب و گریس مانند با حجم زیاد
7- ناباروری در مردان
 این انجمن قصد دارد با حمایت های همه جانبه از بیماران مبتلا به فیبروز کیستیک، اعم از مراقبت های پیشگیری، تشخیص زود هنگام، درمان و پیگیری آن و همچنین مراقبت های روانی- اجتماعی گامی در راه ارتقای کیفیت زندگی و طول عمر این بیماران بردارد. بخشی از چشم انداز انجمن را به شما معرفی می کنیم:
این انجمن قصد دارد با حمایت های همه جانبه از بیماران مبتلا به فیبروز کیستیک، اعم از مراقبت های پیشگیری، تشخیص زود هنگام، درمان و پیگیری آن و همچنین مراقبت های روانی- اجتماعی گامی در راه ارتقای کیفیت زندگی و طول عمر این بیماران بردارد. بخشی از چشم انداز انجمن را به شما معرفی می کنیم:
مراقبت های پیشگیری با مشاوره ژنتیک و آزمایشات پیشرفته ژنتیک در بیمار، والدین و فرزندان بعدی خانواده.
تشخیص زود هنگام با امکان ارجاع به موقع کودکان مشکوک به بیماری و جلوگیری از سرگردانی آنها و همچنین از طریق آموزش های همگانی و ارائه بروشورهای آموزشی و برگزاری همایش های علمی.
درمان این بیماران از طریق برنامه ریزی درمانی برای هر بیمار به طور جداگانه و ویزیت های مکرر توسط پزشکان متخصص، جذب حمایت شرکت های داروسازی جهت تامین داروهای مورد نیاز و گاها کمیاب و فراهم ساختن امکان بستری فوری و تخصیص امکانات مورد نیاز همچون اتاق اکسیژن، فیزیوتراپی و همچنین حمایت های تغذیه ای و مکمل های خوراکی.
حمایت های روانی- اجتماعی در حوزه ای بسیار گسترده و در قالب مشاوره های مکرر روانشناسی، بازی درمانی، آموزش به والدین و بیماران از طریق برگزاری جلسات حضوری آموزش، ارائه کتاب و پمفلت های آموزشی، پاسخ گویی شبکه ای در سایت طراحی شده سازمان و در صورت نیاز، درمان های روانپزشکی.
 سودو موناس میکربی است که در ریه این بیماران رشد کرده و متاسفانه مخرب ریه است معمولا بعد از سن ۴ الی ۵ سالگی اکثر بیماران به ان مبتلا می شوند بنابراین درمان ان ضروری است.
سودو موناس میکربی است که در ریه این بیماران رشد کرده و متاسفانه مخرب ریه است معمولا بعد از سن ۴ الی ۵ سالگی اکثر بیماران به ان مبتلا می شوند بنابراین درمان ان ضروری است.
مقاله فارسی، لطفادانلود و سپس مطالعه فرمایید. مروری به زیست شناسی باکتری سودوموناس آئروژینوز ![]()
درمان: سودو موناس در دو حالت نیاز به برخورد جدی دارد و لازم است بستری شود.
1.اولین بار باشد که سودوموناس رشد کرده باشد مخصوصا اگر سن بیمار پایین است.
2.دچار حمله حاد ریوی شده باشد که این علائم. شامل افزایش سرفه افزایش خلط تغییر رنگ خلط تب کاهش اشتها کم حوصله و بداخلاق شدن بیمار کاهش اشتها.کاهش وزن و بدتر شدن نوار ریه نسبت به قبل میباشد.
در مواقعی که بیمار سودوموناس دارد و نتوانسته ایم انرا ریشه کن کنیم و 2 مورد فوق نیز نداشته باشد نیازی به بستری و اقدام شدید نیست و با تجویز ازیترو مایسین یک روز درمیان و توبرومایسین هر روز. میتوان سودوموناس را کنترل کردبهترین مثال برای ارزیابی نحوه عملکرد میکروب سودوموناس در ریه بیماران مبتلا به سی اف مقایسه این میکروب با کوه اتشفشان است . همانگونه که کوه اتشفشان هر از چند گاهی فعال و غیر فعال میشود این میکروب نیز در ریه این بیماران گاهی فعال شده و زمانی نیز خاموش و غیر فعال می شود ولی شاید هرگز نتوان انرا نابود کرد ولی میتوان فعالیت آنرا به حداقل رسانده و انرا مهار نموده .وفعالیت آنرا نحت کنترل در آورد.
نکته مهم این است که بدانیم هر وقت کوه اتشفشان ریوی که همان سودوموناس باشد فعال میشود بشدت مخرب خواهد بود و هر گاه این کوه اتشفشان خاموش باشد تخریب ان به حذاقل می رسد بناربر این وظیفه ما این است که این کوه اتشفشان یا سودوموناس هرگاه فعال شد به سرعت اقدام به مهار و درمان آن کنیم و هرزمانی که خاموش و غیر فعال شد انرا در حالت خاموش نگه داریم .درمان فعال شدن سودوموناس در بیمارستان و با تجویز دو نوع انتی بیوتیک قوی صورت میگیرد که در حقیقت امیکاسین تزریقی و سفتازیدیم تزریقی می باشد.
با سلام خدمت بیماران و والدین عزیز سی اف
با توجه به سوالات مکرر والدین و بیماران از نحوه ارایه بسته حمایتی دولت از این بیماران ، لازم است چند نکته زیر به اطلاع عزیزان رسانده شود:
در این بسته حمایتی موارد زیر تحت حمایت قرار گرفته و بیماران بابت انجام آن پرداختی نخواهند داشت.
۱- هزینه بستری
۲- ویزیتهای سرپایی بیماران توسط متخصصین و فوق تخصصین ریه، گوارش، تغذیه، فیزیوتراپی و در صورت وم غدد
۳- ازمایشات کشت خلط هرسه ماه یک بار
۴- انجام فیزیوتراپی تنفسی هر سه ماه یک بار
۵- ازمایش الاستاز مدفوع، چربی در مدفوع و تستهای کبدی
۶- سی تی اسکن از ریه ها هر سه سال یک بار
۷- گرافی قفسه سینه سالی یک بار
۸- تست خواب سالی یک بار در صورت صلاحدید پزشک
۹- نوار ریه (اسپیرو متری) هر سه ماه یک مرتبه
۱۰- تستLCIسالی یک بار در صورت صلاحدید پزشک
۱۱- تست ورزشی قلبی – ریوی(CPET ) سالی یک بار
۱۲- اسکن استخوان
۱۳- کپسول کرئون
۱۴- داروی استنشاقی برامیتوب
۱۵- کپسول استنشاقی توبیTOBI
۱۶- سدیم هیپر تونیک ۷ درصد
۱۷- کپسول اورسوبیل
لازم به یاد آوری است که جهت دریافت داروها و آزمایشات فوق بیماران عزیز هیچگونه پرداختی نخواهند داشت و پرداختی بیمار صفر است.
تا کنون دو مرکز مشهد و اهواز خدمات خود را به صورت مجانی به بیماران ارائه میدهند و سایر مراکز در سراسر کشور به زودی و یکی پس از دیگری ارایه خدمات را شروع خواهند نمود.
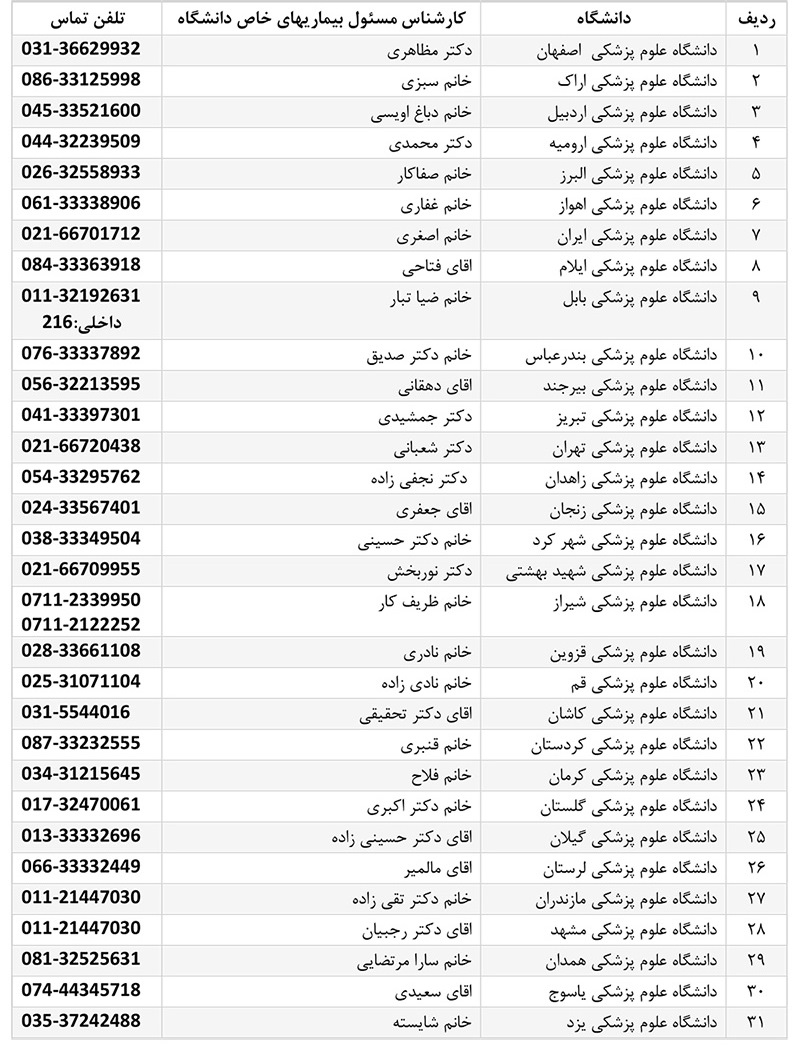 با سلام و احترام خدمت بیماران و والدین محترم بیماران سی اف
با سلام و احترام خدمت بیماران و والدین محترم بیماران سی اف
لیست اسامی کارشناسان مسئول پیگیری بسته خدمات حمایتی بیماران سی اف که اخیرا از طرف وزرات بهداشت تصویب و به دانشگاهها ابلاغ گردیده است جهت اطلاع خدمت عزیزان اعلام میگردد.در صورتیکه والدین عزیز سوال یا مشکلی در دریافت خدمات رایگان در زمینه بستری، انجام ازمایشات و تهیه دارو داشتند میتوانند بر اساس استان محل زندگی خود با کارشناس مربوطه تماس بگیرند.
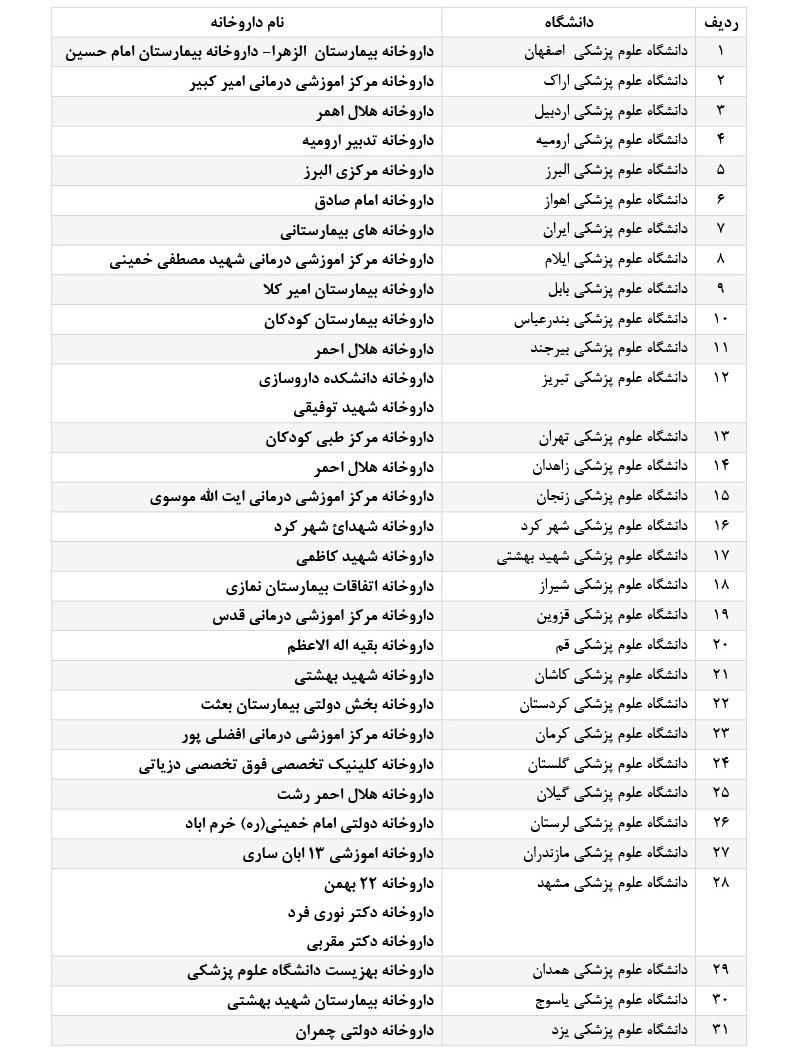 با سلام و احترام خدمت بیماران و والدین محترم بیماران سی اف
با سلام و احترام خدمت بیماران و والدین محترم بیماران سی اف
لیست داروخانه هایی که قرار است بر اساس بسته حمایتی بیماران سی اف که اخیرا وزارت بهداشت مصوب و ابلاغ نموده است جهت اطلاع به شرح زیر می باشد. قرار است که این داروخانه ها داروهای مورد نیاز را به صورت رایگان در اختیار بیماران قرار دهند. در صورت هرگونه سوالی با کارشناس بیماران خاص دانشگاه محل زندگی خود تماس گرفته شود.
 سمینار بزرگ تازه های سی اف با حضور اساتید بین المللی سی اف با عنوان:
سمینار بزرگ تازه های سی اف با حضور اساتید بین المللی سی اف با عنوان:
New Horizons for Cystic Fibrosis Disease
27و28 آذرماه 1398 هتل هما شماره یک
با حضور دکتر حمید رضا کیانی فر، د سید جواد سیدی، دکتر حسین صادقی، دکتر گلنار رئیسی
و بیش از 150 پزشک متخصص با تخصص های گوارش، ریه، تغذیه، فیزوتراپی، روانشناسی و. از سرار کشور
با سلام خدمت بیماران و والدین عزیز سی اف
با توجه به سوالات مکرر والدین و بیماران از نحوه ارایه بسته حمایتی دولت از این بیماران ، لازم است چند نکته زیر به اطلاع عزیزان رسانده شود:
در این بسته حمایتی موارد زیر تحت حمایت قرار گرفته و بیماران بابت انجام آن پرداختی نخواهند داشت.
۱- هزینه بستری
۲- ویزیتهای سرپایی بیماران توسط متخصصین و فوق تخصصین ریه، گوارش، تغذیه، فیزیوتراپی و در صورت وم غدد
۳- ازمایشات کشت خلط هرسه ماه یک بار
۴- انجام فیزیوتراپی تنفسی هر سه ماه یک بار
۵- ازمایش الاستاز مدفوع، چربی در مدفوع و تستهای کبدی .
۶- سی تی اسکن از ریه ها هر سه سال یک بار
۷- گرافی قفسه سینه سالی یک بار
۸- تست خواب سالی یک بار در صورت صلاحدید پزشک
۹- نوار ریه (اسپیرو متری) هر سه ماه یک مرتبه
۱۰- تستLCIسالی یک بار در صورت صلاحدید پزشک
۱۱- تست ورزشی قلبی – ریوی(CPET ) سالی یک بار
۱۲- اسکن استخوان
۱۳- کپسول کرئون
۱۴- داروی استنشاقی برامیتوب
۱۵- کپسول استنشاقی توبیTOBI
۱۶- سدیم هیپر تونیک ۷ درصد
۱۷- کپسول اورسوبیل
لازم به یاد آوری است که جهت دریافت داروها و آزمایشات فوق بیماران عزیز هیچگونه پرداختی نخواهند داشت و پرداختی بیمار صفر است.
تا کنون دو مرکز مشهد و اهواز خدمات خود را به صورت مجانی به بیماران ارائه میدهند و سایر مراکز در سراسر کشور به زودی و یکی پس از دیگری ارایه خدمات را شروع خواهند نمود.
 به نقل از خانم ضیایی مدیر عامل فعلی انجمن سی اف خراسان:
به نقل از خانم ضیایی مدیر عامل فعلی انجمن سی اف خراسان:
" سومین مجمع عمومی دوسالانه انجمن سی اف روز یکشنبه 98/10/29 ساعت 10 صبح در محل سالن اجتماعات بیمارستان اکبر برگزار و اعضای هیئت مدیره برای دوره سوم انتخاب می شوند.
اعضای هیئت مدیره از بین افرادسی اف بالای 18 سال و اعضای وابسته یعنی والدین کودکان سی اف و اعضای پیوسته یعنی خدمت دهندگان یعنی پزشکان و پیراپزشکان خیرین و حامیان سی اف که افتخاری سی اف راحمایت می کنند.
تعداد 5 نفر بعنوان عضو اصلی هیئت مدیره و دو نفر عضو علی البدل انتخاب می شوند.
اعضای هیئت مدیره مسئولیت تصمیم گیری و جهت دهی فعالیت های انجمن و تگذاری را برعهده دارند
هیئت مدیره باید جلسات ماهانه برگزار کنند و ارزیابی از فعالیت های انجام شده و یا طرح ها و برنامه های پیشنهادی را تصویب کنند.
تمامی اعضای هیئت مدیره انتخابی لازم است به استانداری معرفی و پس از طی مراحل تایید صلاحیت و گرفتن استعلام از سایر نهادهای ذیربط فعالیت خود را شروع خواهند کرد.
به دلیل رفت و آمدهای مکرر و تشکیل جلسات ماهانه یا فوریتی، بهتر است کاندیدا ها در دسترس باشند و یا اگر شهرستانی هستند حضور به موقع در جلسات را داشته باشند. غیبت در جلسات و یا انجام ندادن به دلیل دوری راه باعث حذف افراد و جایگزینی می شود و در روند امور ثبت اختلال ایجاد می کنند.```
هیئت مدیره فعلی و مدیر عامل تا زمان دریافت پروانه فعالیت با نام خود در سمت خود مسئولیت دارند.
ضمنا مدیر عامل را خانواده ها انتخاب نمی کنند این انتخاب بعهده هیئت مدیره است . هیئت مدیره بعد از گرفتن استعلام افراد در جلسه ای جداگانه مدیر عامل را تعیین میکند.
مدیر عامل بالا ترین مقام اجرایی است و میتواند از داخل یا خارج انجمن توسط هیئت مدیره انتخاب شود و میتواند با حقوق و دستمزد یا بدون حقوق فعالیت کند. این توافقات در هیئت مدیره انجام می شود.
مدیر عامل باید زمان کافی برای امور انجمن را داشته باشد. بنابراین خانواده ها در انتخاب مدیر عامل نقشی ندارند. وظایف مدیر عامل در اساسنامه آمده است.
تعداد 10 نفر از بیماران سی اف بالای 18 سال میتوانند هم رائ بدهند یا کاندید شوند یعنی ده نفر رای دهنده
350 کودک سی اف داریم که والدین آنها میتوانند کاندید شوند و حق رآی دارند یعنی 700 نفر رای دهنده
40 نفر حامی خیر و پزشک و عضو افتخاری داریم که می توانند رای بدهندو کاندید بشوند.
پس 750 نفر جمعا مجموعه سی اف هستند برای رای گیری جمعیت باید به حد نصاب یعنی نصف بعلاوه یک برسد .
یعنی 326 نفر باید در انتخابات شرکت کنند.
از همه عزیزان تقاضا دارم باحضور در مجمع و اطلاع رسانی نگذاریم به دور دوم که ده روز بعد خواهد بود بکشد.
اگر از یک خانواده یکی از والدین شرکت می کند حتما وکالتی مکتوب با امضا بهمراه داشته باشید تا حق رای شان محفوظ باشد .
لطفا کارت ملی همراه داشته باشید تا برگه رآی دریافت کنید.
کاندیدها حتما رزومه ای از فعالیت های خود را آماده داشته باشند."
 ۱- ویروس کرونا از پوست سالم رد نمی شود و تا ده دقیقه روی پوست زنده است پس اگر دستکش ندارید نگران نباشید فقط نباید دست های خود را به بینی و دهان خود بزنید.
۱- ویروس کرونا از پوست سالم رد نمی شود و تا ده دقیقه روی پوست زنده است پس اگر دستکش ندارید نگران نباشید فقط نباید دست های خود را به بینی و دهان خود بزنید.
۲- ویروس کرونا در سطوح پارچه ای تا ۶-۱۲ ساعت و فی ۱۲- ۲۰ساعت و در سطح استیل تا ۲۰ روز! زنده است.
۳- این ویروس تا ۶۰- درجه سانتیگراد زنده ولی در دمای ۳۰ درجه سانتیگراد به بالا میمیرد. پس بهتر است شستشوها و نظافت ها را با آب گرم انجام داد.
۴- کرونا ویروس با آب گرم و مواد شوینده خانگی از بین میرود.
۵- لباس ها را زیر نور مستقیم خورشید یا روی شوفاژ ها خشک کنید.
۶- با آب گرم حمام کنید.
۷- بهیچوجه آب سرد و غذای سرد نخورید، آب گرم (چای گرم ، قهوه گرم ، و دمنوشهای گرم) بنوشید.
۸- کلونی ( محل تجمع) اصلی این ویروس در بینی است پس مرتب بینیتان را با آب گرم شستشو دهید.
۹- اگر به نوشیدنی گرم دسترسی ندارید آدامس بجوید تا گلویتان مرتب با آب دهانتان مرطوب و شستشو شود.
۱۰-محل زندگی و کارتان تهویه مناسب داشته باشد.
۱۱- مهم در طول روز چندین مرتبه بمدت ۱۰-۱۵ ثانیه نفستان را نگهدارید و سپس بازدم انجام دهید، اگر سرفه پیدا کردید و یا تنگی نفس حتما به مراکز درمانی مراجعه کنید.
نگذارید به مشکل تنفسی دچار شوید و سپس به دکتر مراجعه کنید چون شاید دیر باشد.
۱۲- اگر به بیرون از خانه میروید( کارمند، کارگر، مغازه دار و.)هستید، اولا : فاصله ۱/۵متری از دیگران را مراعات کنید و دوم: مهم بعلت اینکه این ویروس سنگین است (حدود۴۰۰-۵۰۰ نانومتر ) و به زمین می افتد پس کفش هایتان منبع مهم آلودگی است بهیچ وجه آنرا داخل خانه نیاورید .
۱۳- موقع عطسه کردن تا جائیکه امکان دارد از دیگران فاصله بگیرید و محکم با هر چیزی که در دسترس شما هست جلوی دهان و بینی خود را بگیرید و برای چند ثانیه ول نکنید تا تمام ترشحات جذب شود و پراکنده نشود.
۱۴- بعلت درشت بودن این ویروس هر ماسکی می تواند در محیط آلوده محفوظ کننده باشد( پارچه ای ، ویبریلی، با دستمال کاغذی و. )بشرطی که خشک باشد یعنی باید ماسک ها را مرتبا عوض کرد .
۱۵- ومی ندارد همه ی لباسهایی که میپوشیم را بشوریم بلکه روی شوفاژ یا نور مستقیم خورشید آنرا پاک می کند.
۱۶- پس از شستشوی دستها وقتی به جای آلوده نمیرویم دستهایمان را با کرم یا وازلین مرطوب کنیم تا به مرور زمان به اگزما دچار نشویم.

"هم نَفَسَت" میشوم تا نفس بکشی
شاید اندک کمک من اثبات کند "انسانیت" را
خیرین عزیز میتوانید از طریق شماره کارت زیر کمکهای خود را به دست مددجویان سی اف برسانید.
شماره کارت بانک رفاه جهت دریافت کمکهای مردمی:
5894-6370-0000-3350
شماره حساب:
147057814
ترتیب مصرف داروهای استنشاقی ریه
1- سالبوتامول 2- کلرید سدیم ۷ درصد یا دورناز الفا 3- فیزیوتراپی 4- امیکاسین یا توبرامایسین(bramitobیا tobi) در صورت تجویز


- سالبوتامول به دو صورت وجود دارد:
۱-اسپری سالبتامول :در این روش دارو در مخزن اسپری نگه داری شده و با فشار دادن ان مقداری دارو از ان خارج میشود مثل اسپری سالبوتامول
۲-ویال سالبتامول استنشاقی: در این روش دارو به صورت مایع در دستگاه نبولایزر ریخته شده و با روشن کردن دستگاه دارو به صورت بخور یا نبولایزر تبدیل می شود .و باعث باز شدن راههای هوایی می شود.
به هیچ عنوان نباید سالبوتامول و یا هر داروی دیگری را با سدیم کلراید غلیظ مخلوط کرد چون باعث تغییر ماهیت دارو می شود بنابراین باید هرکدام جداگانه استفاده شود.در ضمن تعداد دفعات ۲ تا ۴ بار در روز بر اساس شرائط بیمار مناسب است. لازم است بعد از ونتولین، سدیم کلراید هم استفاده کرد.
 - دورناز الفا دارویی است که توسط بنیاد سی اف امریکا برای بیماران سی اف توصیه موکد شده است و برای تمامی بیماران مخصوصا بیماران مبتلا به سی اف پیشرفته. داروی اصلی بیماران سی اف که برای نرم کردن خلط از ان استفاده میشود دورناز الفا است ولی به علت اینکه این دارو در حال حاضر در ایران به صورت تک نسخه ای است از سدیوم هیپرتونیک استفاده می گردد که مدت زمان استفاده از ان طولانی مدت است.
- دورناز الفا دارویی است که توسط بنیاد سی اف امریکا برای بیماران سی اف توصیه موکد شده است و برای تمامی بیماران مخصوصا بیماران مبتلا به سی اف پیشرفته. داروی اصلی بیماران سی اف که برای نرم کردن خلط از ان استفاده میشود دورناز الفا است ولی به علت اینکه این دارو در حال حاضر در ایران به صورت تک نسخه ای است از سدیوم هیپرتونیک استفاده می گردد که مدت زمان استفاده از ان طولانی مدت است.
دورناز الفا داروئی بسیار حساس است به صورت محلول بوده و در صورت باز شدن باید مصرف شود استفاده از ان به صورت نبولایزر است این دارو روزی یک عدد مصرف میشود و مصرف ان برای مدت طولانی میباشد.
در چه مواردی دورناز الفا استفاده میشود؟
این دارو باعت تسهیل در دفع خلط شده و ریسک بستری بیماران را در بیمارستان به علت حملات ریوی کم میکند.
این دارو روزانه یک عدد به صورت نبولایزر مصرف میشود .
اثر بخشی ان در بیماران بیشتر از 5 سال اثبات شده است ولی در بیماران کمتر از 5 سال مطالعات زیادی انجام نشده است.
در مطالعاتی که در کودکان 3ماه تا 5 سال انجام شده مصرف روزانه یک عدد عارضه ای نداشته است.
 - توبرامایسین استنشاقی که TOBI و یا Bramitob می باشد برای بیماران سی افی که در کشت خلط انها سودوموناس رشد کرده. مخصوصا بیماران بالای 6 سال استفاده می شود.
- توبرامایسین استنشاقی که TOBI و یا Bramitob می باشد برای بیماران سی افی که در کشت خلط انها سودوموناس رشد کرده. مخصوصا بیماران بالای 6 سال استفاده می شود.
در مواردی که بیمار علامت ندارد ولی میکروب سودوموناس در خلط رشد کند، لازم است جهت جلوگیری از طغیان این میکروب روزانه توبرامایسین استنشاقی همانند tobi و یا bramitob به صورت یک ماه در میان و ازیترومایسین یک روز درمیان استفاده شود.
هدف استفاده از ازیترومایسین یک روز درمیان همراه با امیکاسین یا توبرامایسین یک ماه در میان مهار کردن رشد سودوموناس است بنابراین لازم است این درمان در بیمارانی که سابقه سودوموناس داشته اند این درمان را طولانی مدت ادامه دهند.
درباره این سایت